
La micosis de los pies (dermatofitosis) es una enfermedad infecciosa causada por hongos patógenos u oportunistas. Con la micosis, la piel de las piernas se desprende y pica mucho y, en casos graves de la enfermedad, se enrojece y se hincha.
Definición de enfermedad
La micosis de los pies, o dermatofitosis, es una enfermedad infecciosa causada por mohos dermatofitos. En total, se conocen 43 especies de dermatofitos, 30 de ellos provocan micosis de los pies. En la mayoría de los casos se trata de los hongos Trichophyton rubrum (90%), Trichophyton mentagrophytes y, con menos frecuencia, Epidermophyton. La micosis de los pies es causada con mucha menos frecuencia por hongos del género Candida y mohos Scytalidium dimidiatum, Scytalidium hyalinum.
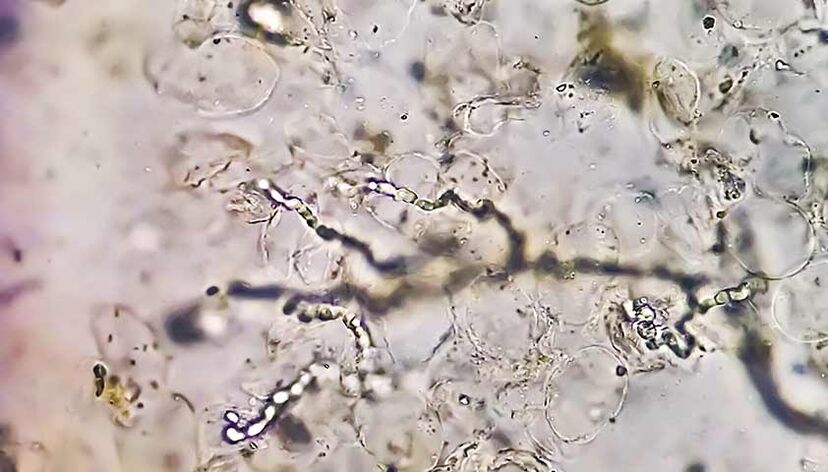
Todos los dermatofitos tienen actividad queratinolítica: son capaces de disolver la queratina, la proteína fibrosa que forma la parte superior de la piel de humanos y animales. La piel está dañada.
Una vez en la piel, los hongos se dirigen a los lugares más vulnerables: las uniones entre las células de la epidermis. Allí penetran en el interior y comienzan a crecer activamente. Sin embargo, los hongos rara vez penetran más profundamente que la capa granular de la piel. Por lo general, se limitan únicamente a los tejidos queratinizados superiores.
Prevalencia de micosis de los pies.
Las micosis de la piel, incluidas las de los pies, se encuentran en todos los países del mundo. La proporción de estas enfermedades en la estructura de todas las enfermedades dermatológicas alcanza entre el 37% y el 40%.
Al mismo tiempo, las micosis de la piel ocurren con mayor frecuencia: aproximadamente el 30% de los casos.
Según los dermatólogos, hasta el 20% de la población adulta padece micosis en los pies. La patología se encuentra con el doble de frecuencia en los hombres.
Entre las personas mayores de 70 años, los hongos en los pies se encuentran en casi uno de cada dos pacientes; esto se explica por el hecho de que las personas mayores suelen tener enfermedades crónicas asociadas con trastornos metabólicos, así como patologías vasculares, como las venas varicosas.
La infección por micosis de los pies suele ocurrir en la familia, por contacto directo con la piel de una persona infectada. También se conocen casos de contagio al compartir ropa, zapatos y artículos del hogar.
La infección suele afectar a ambos pies a la vez y se propaga parcialmente a las placas ungueales. Sin tratamiento, la enfermedad también puede afectar la piel de la palma, normalmente de la mano que trabaja. Esta condición se llama síndrome de dos pies y una mano.
Causas de micosis de los pies.
Muy a menudo, la micosis de los pies es causada por hongos dermatofitos: Trichophyton rubrum, Trichophyton mentagrophytes y Epidermophyton floccosum. Con mucha menos frecuencia, la enfermedad es provocada por hongos del género Candida (Candida) y moho (Scytalidium dimidiatum, Scytalidium hyalinum).
Según algunos estudios, la proporción de dermatofitos en la estructura de los agentes causantes de la micosis de los pies está disminuyendo gradualmente. Los hongos Candida pasan a primer plano.
Factores de riesgo para desarrollar micosis de los pies:
- violación de la higiene personal;
- compartir zapatos (por ejemplo, en boleras, tiendas de alquiler de patines y esquís);
- visitar baños públicos, piscinas, playas;
- características climáticas: el riesgo de enfermarse es mayor en países con climas tropicales y subtropicales; esto se debe al aumento de la humedad y la temperatura ambiente;
- usar constantemente zapatos cerrados y ajustados (esto sucede entre el personal militar, mineros, trabajadores de las industrias textil y metalúrgica);
- lesiones frecuentes en los dedos de los pies por pie plano, callosidades, callos;
- incumplimiento de las normas sanitarias durante la pedicura;
- suministro de sangre deficiente a las piernas;
- condiciones de inmunodeficiencia, incluido el VIH;
- dermatosis crónicas;
- obesidad;
- diabetes;
- insuficiencia venosa crónica;
- tomando ciertos medicamentos (glucocorticosteroides sistémicos).
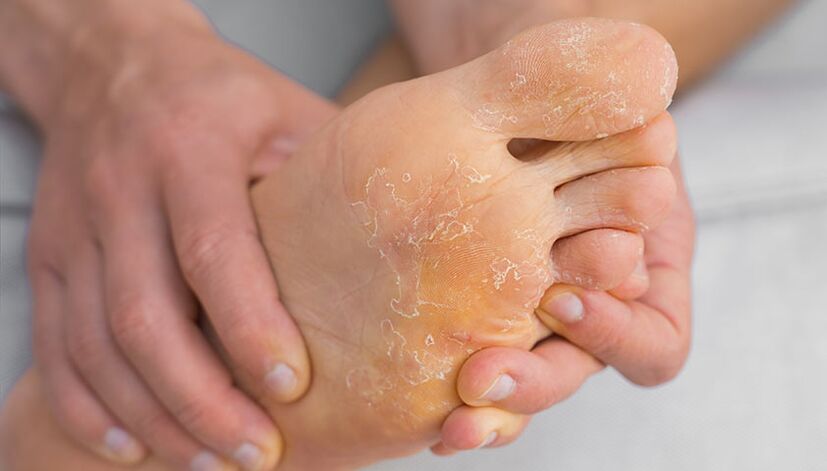
Síntomas de micosis de los pies.
Los síntomas de la micosis de los pies, así como las características del tratamiento de la enfermedad, dependen de su forma clínica.
Forma escamosa (escamosa-hiperqueratósica) de micosis de los pies
En la mayoría de los casos, el agente causante de la forma escamosa de micosis de los pies es el dermatofito Trichophyton rubrum.
En la etapa inicial de la enfermedad, al paciente le molesta la descamación moderada de la piel entre los dedos: las escamas de la piel son abundantes, delgadas y de color plateado. Luego, a medida que la enfermedad se propaga a las superficies lateral y dorsal de los pies, aparece una cresta inflamatoria característica y la piel de las zonas afectadas se espesa. Con el tiempo, el paciente desarrolla onicomicosis, hongos en las uñas.
Forma intertriginosa (interdigital) de micosis de los pies.
Esta forma a menudo se desarrolla en el contexto de una sudoración intensa en los pies. La enfermedad afecta los espacios entre los dedos y se acompaña de enrojecimiento, hinchazón y maceración (ablandamiento y aflojamiento de la piel). A menudo se forman erosión y grietas. Muchos pacientes reportan picazón, ardor y dolor.
A menudo se produce una infección simultánea de la piel de los pies con hongos dermatofitos (generalmente Trichophyton mentagrophytes var. interdigitale) y la bacteria Staphylococcus aureus.
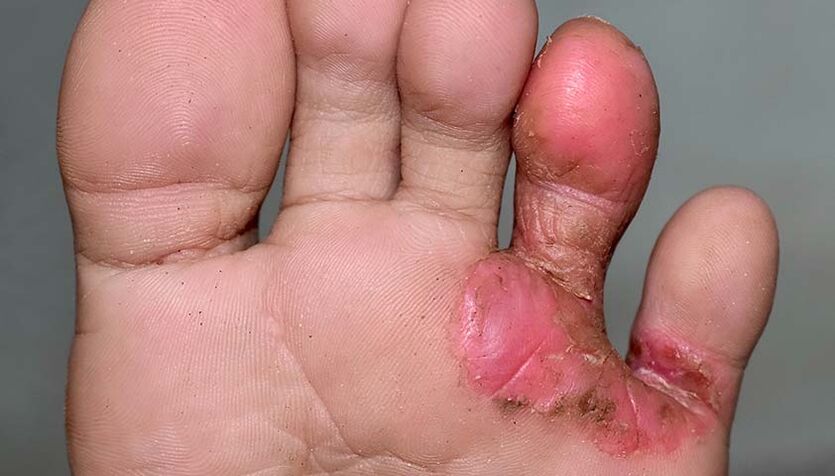
Forma Dishidrótica de micosis de los pies.
Como regla general, el agente causante de esta forma de micosis de los pies es Epidermophyton floccosum (epidermophyton escamoso).
La forma Dishidrótica de micosis de los pies suele ser más grave y se acompaña de picazón y dolor dolorosos. Se forman ampollas con una capa espesa en la piel. Al fusionarse, forman grandes ampollas de múltiples cámaras que, después de abrirse, se convierten en erosiones húmedas de color rojo rosado y luego en costras marrones.
La enfermedad es difícil de tratar y, a menudo, reaparece.
Un rasgo característico de la forma Dishidrótica es el daño al arco del pie, los pliegues interdigitales y la piel de los dedos. Luego, el proceso puede extenderse a los talones, las superficies laterales inferiores de los pies e incluso a la piel debajo de los tobillos.
Si se produce una infección bacteriana, el paciente puede desarrollar fiebre y los ganglios linfáticos regionales se agrandarán. Aparece hinchazón del pie y la piel se moja. El dolor intenso dificulta que el paciente camine.
Forma exudativa-dishidrótica de micosis de los pies.
Muy a menudo, la forma exudativa-dishidrótica de micosis de los pies es causada por el hongo Trichophyton rubrum (tricophyton rojo).
La piel entre los dedos se ve afectada primero. Luego, el proceso se extiende a la planta, las superficies dorsal y lateral del pie y a las placas ungueales. Aparecen ampollas y erosiones en la piel, que luego se cubren de costras. La piel se humedece y puede pudrirse.
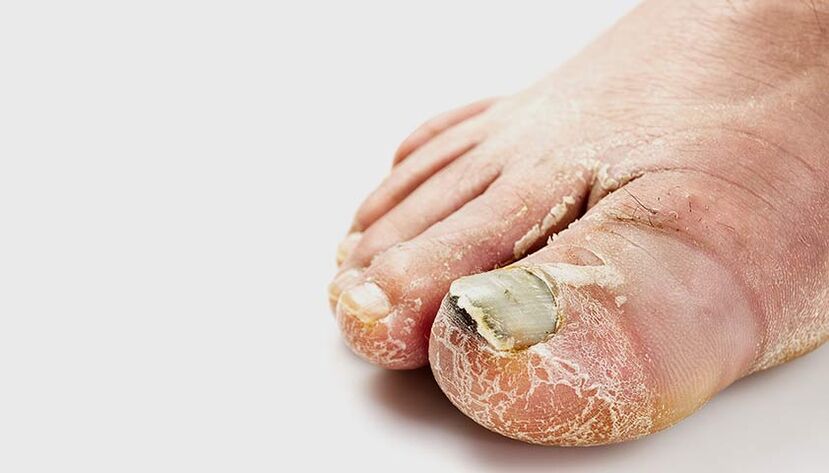
Forma borrada de micosis de los pies.
Algunos investigadores identifican la forma borrada. Se cree que ocurre unos días después de la infección por el hongo.
La piel de los pliegues interdigitales comienza a desprenderse. También puede haber una ligera descamación en las plantas y los costados de los pies. Los pacientes pueden ignorar los síntomas desagradables, pero aun así infectan a otros.
Forma aguda de micosis de los pies.
La forma aguda de micosis de los pies es el resultado de una exacerbación de la forma Dishidrótica o intertriginosa (interdigital).
La enfermedad comienza de forma aguda: aparecen una gran cantidad de ampollas en la piel de los pies y luego en las piernas. La piel se hincha. Luego se forman nódulos en las manos y en el tercio inferior de los antebrazos.
Una vez que las ampollas se abren, aparecen erosiones, rodeadas de restos de piel suelta. Se fusionan y se convierten en extensas superficies supurantes, a menudo con secreción purulenta.
La enfermedad suele ir acompañada de fiebre, deterioro del estado general del paciente y dolor agudo en las manos y pies afectados. Los ganglios linfáticos inguinales y femorales aumentan de tamaño y se vuelven dolorosos.
Forma vesiculobullosa (inflamatoria) de micosis de los pies.
La forma inflamatoria de micosis de los pies suele ser identificada por autores extranjeros, que a menudo la definen como aguda. Puede desarrollarse a partir de una forma interdigital crónica de dermatofitosis.
Como regla general, el agente causante de la forma vesicululosa es el dermatofito Trichophyton rubrum.
Síntomas principales: picazón intensa, erupciones cutáneas, localizadas principalmente en las plantas, la base y los lados de los dedos, en la parte posterior del pie. Pueden aparecer zonas hinchadas con ampollas en la superficie. Las burbujas pueden fusionarse o permanecer sin cambios durante mucho tiempo, si el neumático (parte superior) es lo suficientemente grueso.
A menudo, las placas ungueales también participan en el proceso: se desarrolla onicomicosis.
Forma ulcerosa de micosis de los pies.
La forma ulcerosa (en la literatura extranjera se llama profunda) es una de las complicaciones de la micosis de los pies, causada por la adición de una infección bacteriana.
En las plantas de los pies se forman extensas úlceras purulentas profundas. El paciente experimenta dolor intenso y, como resultado, dificultad para caminar.
Complicaciones de la micosis de los pies.
Las grietas y úlceras en la piel que aparecen en el lugar de la micosis son la puerta de entrada a las infecciones bacterianas. Sin embargo, es más difícil tratar este tipo de infecciones; esto se explica por el hecho de que los hongos producen sustancias especiales que aumentan la resistencia de las bacterias a los medicamentos.
Las complicaciones más comunes de la micosis de los pies:
- dermatitis alérgica de origen infeccioso y farmacológico;
- pioderma: enfermedades pustulosas de la piel (celulitis, linfangitis, flemón, osteomielitis de los huesos del pie), que pueden provocar heridas cutáneas profundas y duraderas;
- verrugas plantares;
- el eccema microbiano es una enfermedad inflamatoria crónica en la que la piel pica, se enrojece y se forman ampollas con líquido;
- una disminución general de la inmunidad y alteración de la microcirculación en las extremidades inferiores (generalmente se desarrolla en pacientes con diabetes mellitus y venas varicosas);
- propagación de la enfermedad a la piel de las manos y a las placas ungueales;
- deterioro de la calidad de vida: en las formas agudas de micosis es difícil usar zapatos y la linfadenitis provoca fiebre y mala salud.

Diagnóstico de micosis de los pies.
Un dermatólogo-micólogo se ocupa del diagnóstico y tratamiento de la micosis de los pies.
En la cita, el médico evaluará el estado de las uñas, la piel, las mucosas y el cabello del paciente. Realizará una dermatoscopia: examinará la piel con aumento. Paralelamente al examen, el especialista recogerá una anamnesis y preguntará al paciente sobre su estilo de vida, calidad de la nutrición, hábitos domésticos y procedimientos de cuidado.
Si sospecha que tiene pie de atleta, su médico ordenará pruebas de laboratorio.
El examen de los raspados de la piel descartará o confirmará una infección por hongos.
El médico también puede derivar al paciente para un examen microscópico y un cultivo.
La siembra, o método cultural, permite obtener información más precisa sobre el agente causante de la enfermedad, aunque lleva más tiempo, normalmente un mes.
La diabetes mellitus puede empeorar significativamente el curso de la micosis de los pies y provocar complicaciones graves. Los estudios complejos pueden excluir o confirmar este diagnóstico.
Un hemograma completo ayuda a evaluar el estado general del paciente.
Un análisis de sangre clínico es un análisis de sangre que le permite evaluar su salud general, identificar inflamación, infecciones bacterianas, virales y fúngicas, y también puede ayudar en el diagnóstico de anemia, enfermedades de los órganos hematopoyéticos, reacciones alérgicas y enfermedades autoinmunes.
Además, antes de recomendar una terapia antimicótica, el médico puede recetarle al paciente un análisis de sangre bioquímico; este estudio determinará el nivel de bilirrubina y las enzimas hepáticas ALT y AST. Dicha información ayudará al médico a elegir la dosis del medicamento y minimizará el riesgo de efectos secundarios.
Tratamiento de la micosis de los pies.
El tratamiento de la micosis de los pies se realiza en dos etapas.
En la primera etapaSi hay inflamación aguda, se utilizan lociones: soluciones acuosas de sulfonato bituminoso de amonio, agentes con propiedades antisépticas (líquido Castellani, solución acuosa de verde brillante al 1%). Luego se prescriben pastas y ungüentos que contienen medicamentos antimicóticos y glucocorticosteroides.
En caso de llanto intenso (en la fase aguda) y la adición de una infección secundaria, se utilizan soluciones antiinflamatorias en forma de lociones, así como medicamentos antibacterianos combinados en forma de cremas y soluciones.
La base de la terapia es el uso de agentes antimicóticos (antifúngicos).
En el escenario principalel tratamiento utiliza medicamentos antimicóticos diseñados para destruir hongos patógenos. Muy a menudo, estos medicamentos se producen en forma de ungüentos, cremas o soluciones.
Si al paciente le molesta una picazón intensa, el dermatólogo puede recetarle antihistamínicos. Por lo general, se toman durante 10 a 15 días, hasta que el síntoma desagradable desaparezca por completo.
Cuando las uñas están dañadas, se utilizan agentes antimicóticos que se aplican directamente sobre la placa ungueal y los pliegues ungueales. En este caso, el fármaco se concentra en la superficie de la uña y no penetra en el torrente sanguíneo, eliminando el riesgo de efectos secundarios.
Si los medicamentos externos no producen efecto, se prescriben agentes antimicóticos sistémicos.
El régimen de tratamiento y la dosis de los medicamentos los determina el médico. Durante el tratamiento es necesario visitar al podólogo al menos una vez al mes.
Pronóstico y prevención
Si consulta a un médico de manera oportuna, el pronóstico para la micosis de los pies es favorable: la mayoría de los pacientes tratados con medicamentos antimicóticos se libran de la enfermedad para siempre.
Para prevenir la micosis, es necesario proteger los pies y las manos de factores irritantes y traumáticos y fortalecer el sistema inmunológico.
Medidas para prevenir la onicomicosis:
- cámbiese los calcetines todos los días o con más frecuencia si tiene los pies sudorosos o mojados;
- airear o secar los zapatos después de usarlos;
- utilice un secador de zapatos UV antimicótico;
- no use pantuflas compartidas cuando visite;
- no se pruebe los zapatos en una tienda descalzo;
- use una toalla personal para sus pies;
- utilice herramientas individuales para el cuidado de las uñas (pinzas, limas);
- usar zapatos en la piscina o sauna;
- controle la diversidad de su dieta;
- evitar situaciones estresantes.
Preguntas más frecuentes
¿Cómo curar los hongos en los pies?
Para tratar los hongos en las piernas se suelen utilizar fármacos antimicóticos, que se presentan en forma de cremas, ungüentos y soluciones. Un dermatólogo debe elegir el fármaco más eficaz y determinar su dosis.
¿Por qué me pican los pies?
Una de las causas del picor en los pies es la micosis de los pies, una enfermedad infecciosa causada por mohos dermatofitos.





























